"Sim, você é louco, muito louco. Mas vou lhe contar um segredo: as melhores pessoas são assim!"
Alice no País das Maravilhas
Síndrome do pânico
No transtorno de pânico a pessoa sofre com crises
caracterizadas com uma ansiedade aguda e intensa, e um medo que algo muito
acontece. Normalmente a pessoa adquire receio que outra crise aconteça e começa
a conviver com o medo.
O
transtorno de pânico muito frequentemente coexiste com o Transtorno Depressivo
e há quem acredite que seria uma variação do transtorno depressivo. Essa
síndrome pode vir acompanhada ou não da agorafobia que é o medo intenso de
lugares abertos, que seriam lugares onde aparentemente, não é possível receber
ajuda ou escapar, uma vez que a pessoa espera que muito ruim aconteça.
As causas dessa doença são genéticas, e assim como alguns
transtornos mentais, normalmente se manifesta a partir da interação entre
fatores genéticos e fatores ambientais. Alguns
medicamentos como anfetaminas e outras drogas podem aumentar a atividade do
medo, promovendo alterações químicas e podem disparar o gatilho pra crises.
Um artigo verificou uma relação da região da amígdala e
processos de criação da memória, ocorrendo então um condicionamento do medo, e
assim a pessoa passa conviver constantemente com o medo. Um outro estudo
mostrou que pacientes com essa síndrome possuem uma alta sensibilidade ao
lactato de sódio. Então há um ideia que o lactato de sódio pode induzir um aumento
na noradrenalina, e que esta seria responsável pela crise de pânico.
Nesse teste também foi observado que a infusão do lactato
provocava um aumento no fluxo sanguíneo em regiões específicas do cérebro(área
para-hipocampal direita) e aumento do metabolismo global do cérebro.
O tratamento é feito com psicoterapia e antidepressivos,
sendo que os resultados com antidepressivos têm sido bastante eficazes, o que
mostra que o aumento de neurotransmissores na fenda sináptica, principalmente a
serotonina e a dopamina bem como a alteração no número e sensibilidade de
neuroreceptores no sistema límbico podem melhorar o quadro da doença.
Psicopatia
Vou terminar então meu post falando sobre psicopatia, que
entre todas as doenças, foi a que mais me intrigou. Esse é um tema bastante em
voga, pelo fato da mídia estar divulgando ataques e massacres que vêm ocorrendo
com uma certa frequência.
A psicopatia é um transtornos de personalidade. E está dentro
da classificação de transtorno de personalidade antissocial, ou TPA. Fala- se
também da sociopatia, mas ambos são transtornos muito semelhantes, com algumas
pequenas diferenças na caracterização de sintomas, sendo que, biologicamente
são iguais. É importante destacar que dados e artigos acerca desses transtornos
são ainda escassos e sem grande divulgação. Há ainda uma barreira de questões
éticas para que alguns estudos sejam concluídos.
A psicopatia atinge cerca 1 a 4% da população e é uma doença
que não tem cura. A pessoa nasce psicopata e assim ela vive. É um transtorno
mental muito peculiar porque as doenças mentais possuem dois aspectos: ou se classifica
um distúrbio como doença mental porque a pessoa não tem noção da realidade,
como a esquizofrenia que a pessoa sofre com delírios e alucinações; ou porque a
doença traz sofrimento, por exemplo: a depressão, a síndrome de pânico. No caso
da psicopatia, não há nenhuma dessas características. O psicopata não vive em
outra realidade, ele tem total consciência de tudo, e também não tem
sofrimento.
Dessa forma, são pessoas frias, calculistas, extremamente
racionais, que não possuem sentimentos, afetividade, culpa. Ou seja, são
indivíduos que fazem maldade e não tem nenhum remorso. Outro fato que acontece
é que racionalmente eles fingem estar sentindo tristeza ou alegria, pra se
adequar socialmente, mas não sentem.
Ainda sem dados muito conclusivos, a genética é responsável
pela predisposição da doença. Quanto a neurobiologia da doença, estudos de
neuro imagem com ressonância nuclear magnética mostraram alterações
volumétricas na amígdala, hipocampo posterior e lobo frontal, com uma redução
da matéria cinzenta pré-frontal o que está relacionado com uma diminuição da
resposta autonômica.
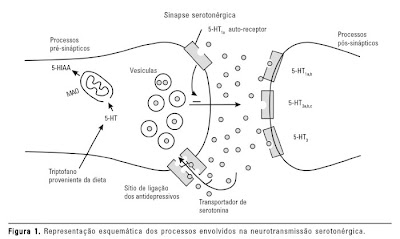
Em testes que avaliaram o líquido cefelorraquidiano de
psicopatas foi apontado que havia uma baixa concentração do produto final do
metabolismo da serotonina que o ácido hidroxi-indolacético, ou 5-HIAA. Em
contrapartida, possuem níveis de triptofano livre mais elevados em comparação a
pessoas saudáveis. Também foi verificado uma atividade reduzida da TPH, que é a
triptofano hidroxilase, uma enzima relacionada a síntese de serotonina. O que
tudo isso sugere, é um distúrbio no metabolismo do triptofano(relembrando que é
um precursor da serotonina). Haveria também uma redução na densidade dos
transportadores de serotonina e maior densidade de receptores pós sinápticos
5-HT1A e 5-HT2A.
Pronto! Dever cumprido. =)
Referências Bibliográficas
http://pepsic.bvsalud.org/scielo.phppid=S167704712009000300006&script=sci_arttext&tlng=n
http://www.medicinadocomportamento.com.br/textos_transtornos7.php
http://www.scielo.br/scielo.php?pid=S0101-60832005000100004&script=sci_arttext
http://www.moreirajr.com.br/revistas.asp?fase=r003&id_materia=1555
http://www.sindromedopanico.med.br/sindrome.htm
http://www.sbpcnet.org.br/livro/58ra/atividades/TEXTOS/texto_738.html
Mentes Perigosas - O psicopata mora ao lado. Ana Beatriz Barbosa Silva. Fontanar, 2008
Revista Mente e Cérebro. Encadernada no. 8. Edições 202 e 204. Duetto












